Dottoressa Olga Ovchinnikova, ginecologa di Rete PAS

L’infertilità è una problematica che colpisce circa il 20% delle coppie e, negli ultimi anni, stiamo assistendo ad un suo netto incremento. In passato si riteneva che fosse principalmente una questione riguardante le donne, ma oggi emerge una distribuzione quasi equa fra il partner maschile e quello femminile. Analizzando le coppie che ricorrono alla fecondazione assistita, si può notare che il 30% dei casi è da attribuirsi all’infertilità maschile, il 37% a quella femminile, il 18% all’infertilità di coppia e, infine, il 15% a quella definita «inspiegata», ossia quando vi è l’impossibilità di concepire nonostante l’assenza di cause identificabili. L’aumento dell’infertilità può essere associato a diversi fattori, tra cui l’incremento dell’età media delle coppie che scelgono di avere figli, le condizioni socio-economiche che portano a posticipare la gravidanza, la crescente diffusione delle malattie sessualmente trasmissibili e l’adozione di stili di vita poco salutari.
Che cosa si intende per infertilità?
L’infertilità si definisce come l’assenza di concepimento dopo 12-24 mesi di rapporti sessuali non protetti. Nello specifico, si parla di «ricerca della gravidanza» quando si hanno dai due ai tre rapporti sessuali a settimana, indipendentemente dalla fase del ciclo mestruale. In caso di età femminile superiore ai 35 anni o in presenza di fattori di rischio (ad esempio, endometriosi, ridotta riserva ovarica, fattore maschile, ecc.), si può avviare l’iter diagnostico già dopo sei mesi di tentativi non riusciti.
Quali sono le cause dell’infertilità?
L’infertilità femminile può essere attribuita a una varietà di cause differenti. Tra queste troviamo:
- fattore tubarico/pelvico. A seguito di malattie infiammatorie o di interventi chirurgici, possono formarsi delle aderenze pelviche, ossia del tessuto fibroso-cicatriziale a livello della pelvi, oppure vi può essere ridotta funzionalità delle tube di Falloppio o una loro ostruzione;
- endometriosi. Si tratta di una patologia tipica dell’età fertile e si verifica quando le cellule dell’endometrio, solitamente presente all’interno della cavità uterina, migrano fuori e colonizzano altri organi (miometrio, ovaio, peritoneo, organi extragenitali);
- sindrome dell’ovaio policistico;
- cause ormonali (ad esempio, iperprolattinemia, ridotta o esaurita riserva ovarica ecc.);
- cause uterine: miomi, sinechie, malformazioni congenite e processi infiammatori a carico dell’endometrio.
Tra le cause dell’infertilità maschile invece troviamo:
- malattie dell’ipotalamo, dell’ipofisi, disfunzioni tiroidee, iperprolattinemie;
- patologie testicolari. Queste possono essere suddivise in primitive, ovvero legate ad anomalie congenite, cromosomiche o genetiche, oppure in secondarie, derivanti quindi da infezioni, varicocele, criptorchidismo, traumi o tumori;
- alterazioni delle vie seminali;
- disfunzioni sessuali.
Quando non riusciamo a individuare la causa dell’infertilità, parliamo di «infertilità idiopatica». Questo quadro clinico non implica l’assenza di una causa, ma indica che, al momento, non siamo riusciti a identificarla.
Che impatto può avere lo stile di vita?
Lo stile di vita incide profondamente sulla fertilità. Abitudini dannose (vizio del fumo, l’abuso di alcol o droghe, ecc.), il peso troppo elevato o ridotto, o l’eccessivo sforzo fisico possono influire in maniera negativa sulla fertilità. Sappiamo, inoltre, che l’età femminile svolge un ruolo cruciale nella procreazione: con il passare del tempo diminuiscono sia la riserva ovarica sia la qualità ovocitaria. Questi fattori, considerati nel loro insieme, rendono più complesso e problematico il concepimento di una gravidanza sana. Per questo motivo, al pari della tempestività nel procreare, è importante educare le persone fin dalla giovane età sull’importanza di adottare uno stile di vita sano e consapevole.
Quali sono le indagini diagnostiche richieste in caso di infertilità?
Per diagnosticare l’infertilità, oltre alla valutazione clinica, si effettuano esami strumentali e del sangue. Per il partner femminile i principali sono:
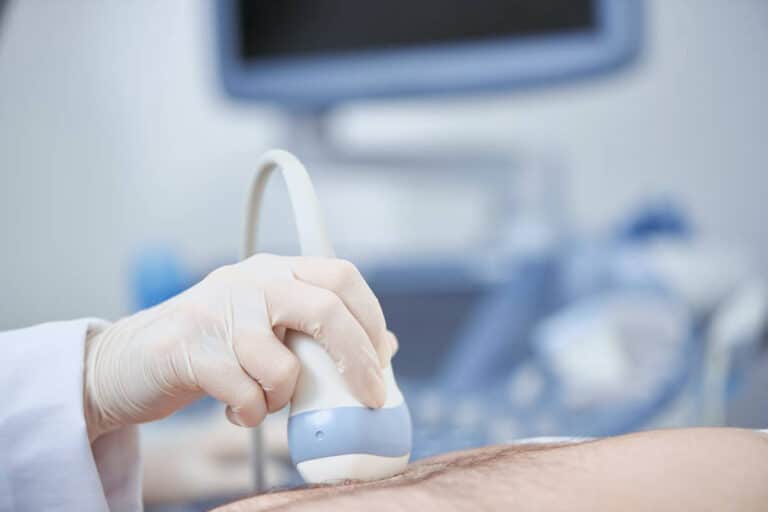
- ecografia pelvica transvaginale: consente di verificare la presenza di patologie uterine e annessiali, come polipi, miomi, adenomiosi, neoformazioni annessiali, e di valutare la riserva ovarica. Questo esame può essere integrato con l’ecografia 3D, utile per lo studio delle malformazioni congenite uterine;
- valutazione dell’assetto metabolico: eventuali alterazioni metaboliche potrebbero influire sulla fertilità;
- indagini per celiachia: sono particolarmente indicate in caso di pregressi eventi ostetrici negativi o disturbi al carico del tratto gastrointestinale;
- indagini per trombofilia: sono raccomandate in presenza di pregressi eventi ostetrici negativi, pregressi transfer falliti o anamnesi familiare o personale positiva per eventi vascolari;
- sonoisterosalpingoscopia o isterosalpingografia: permettono la valutazione della pervietà tubarica;
- dosaggi ormonali. Valutare i dosaggi ormonali attraverso un semplice prelievo di sangue è importante per verificare la riserva ovarica delle donna e individuare eventuali alterazioni ormonali;
- studio del microbiota endometriale/vaginale. Recenti studi hanno evidenziato l’importanza del microbiota nella gravidanza e nella salute riproduttiva;
- valutazione genetica della coppia;
- laparoscopia diagnostica o operativa. Si tratta di un esame mininvasivo che permette di valutare in maniera diretta la cavità addominale e quella pelvica, ed è utile per rilevare la presenza di eventuali patologie o alterazioni strutturali;
- ERA test (Endometrial Receptivity Analysis). Questo esame prevede il prelievo di tessuto endometriale per studiare recettività dell’endometrio in relazione alla finestra di impianto embrionario. In poche parole, l’ERA test individua per ciascuna donna il momento ottimale per il trasferimento embrionale.
Per quanto riguarda il partner maschile, gli esami più comunemente richiesti sono lo spermiogramma di base, il test di frammentazione del DNA spermatico, il test di capacitazione e il MAR test . In alcuni casi specifici possono essere richiesti gli esami colturali e ormonali, la visita andrologica integrata con l’ecocolordoppler testicolare e scrotale. Come si evince da quanto detto sopra, gli esami sono suddivisi in test di primo livello e in test di secondo livello, e vengono stabiliti in base alla situazione della coppia.
In cosa consiste la consulenza medica per infertilità?
La consulenza medica per infertilità inizia con una accurata raccolta dell’anamnesi personale, familiare, ginecologica e andrologica della coppia. Successivamente, si procede con l’esame obiettivo (peso, altezza, BMI) e, nel caso della donna, all’esecuzione dell’ecografia transvaginale. Se la coppia ha già effettuato esami relativi all’infertilità, questi vengono analizzati attentamente; in caso contrario, vengono richiesti gli accertamenti necessari per ottenere una visione completa della situazione. Lo stesso approccio si applica se la coppia ha già intrapreso trattamenti specifici per l’infertilità: anche questi vengono valutati nel dettaglio. Una volta raccolte tutte le informazioni, eseguiti gli accertamenti necessari e completata così la diagnosi, viene proposto il trattamento più adatto alla coppia, accompagnato da una prognosi personalizzata. Sia il trattamento che la prognosi devono essere elaborati in base alla situazione specifica della coppia.
Quali sono i trattamenti disponibili per l’infertilità?
Come già sottolineato, la scelta tra le diverse tecniche viene determinata in base alla situazione specifica della coppia e in base alla cause dell’infertilità.
Le tecniche di procreazione medicalmente assistita (PMA) hanno lo scopo di incrementare la possibilità di concepimento in presenza di ostacoli alla fertilità. Esse di distinguono in tecniche di primo livello e tecniche di secondo livello.
- Tecniche di primo livello. Sono tutte quelle tecniche dove il concepimento avviene in modo naturale, ovvero «in vivo». Ciò avviene, ad esempio, tramite stimolazioni ovariche con rapporti mirati o inseminazione intrauterine.
- Tecniche di secondo livello. Nelle tecniche di secondo livello l’incontro tra i gameti avviene in laboratorio, cioè «in vitro». Esse si suddividono in FIVET (Fecondazione In Vitro con Embryo-transfer) e ICSI (Inseminazione Intracitoplasmatica dello Spermatozoo)
Inoltre, per concludere, per quanto riguarda le tecniche di secondo livello, è importante menzionare la diagnosi genetica preimpianto (DGP), che consente di valutare lo stato di salute degli embrioni prodotti in vitro. Questa tecnica viene proposta solo alcune coppie, ad esempio in caso di poliabortività, ripetuti fallimenti di impianto, età materna avanzata o anomalie legate a un singolo gene.